Herzmuskelkrankheiten
Hier bekommen Sie die eBooks in verschiedenen Formaten:
- padBook (für iPad und epub3-fähige eBook-Reader)
- phoneBook (für smartPhones)
- Paperwhite (für Kindle Paperwhite)
Vorbemerkung
Das Herz besteht im Grunde genommen aus Muskel, der sich regelmäßig zusammen zieht und dadurch Blut in den Kreislauf pumpt und es in Bewegung hält. Wie jedes andere Organ unseres Körpers kann auch der Herzmuskel erkranken. Solche Herzmuskelkrankheiten können angeboren oder erworben sein, sie können den Herzmuskel verdicken oder schwächen.
In diesem eBook lesen Sie etwas über die verschiedenen Formen von Herzmuskelkrankheiten, wie sie sich bemerkbar machen, wie man sie feststellt, über die verschiedenen Behandlungsmethoden, Komplikationen, über Notfälle und darüber, wann man zum Hausarzt gehen sollte.
Beschreibung der Erkrankung
Einteilung
Man unterscheidet
- Erkrankung mit Vergrößerung der Herzhöhlen (= Dilatative Cardiomyopathie = DCM)
- Erkrankung mit Verdickung des Herzmuskels (= Hypertrophe Cardiomyopathie („hypertroph“ = verdickt))
- Erkrankung mit Versteifung und Unelastizität des Herzmuskels (= restriktive Cardiomyopathie) (wird weder hier noch in den eBooks besprochen)
Dilatative Cardiomyopathie (DCM)
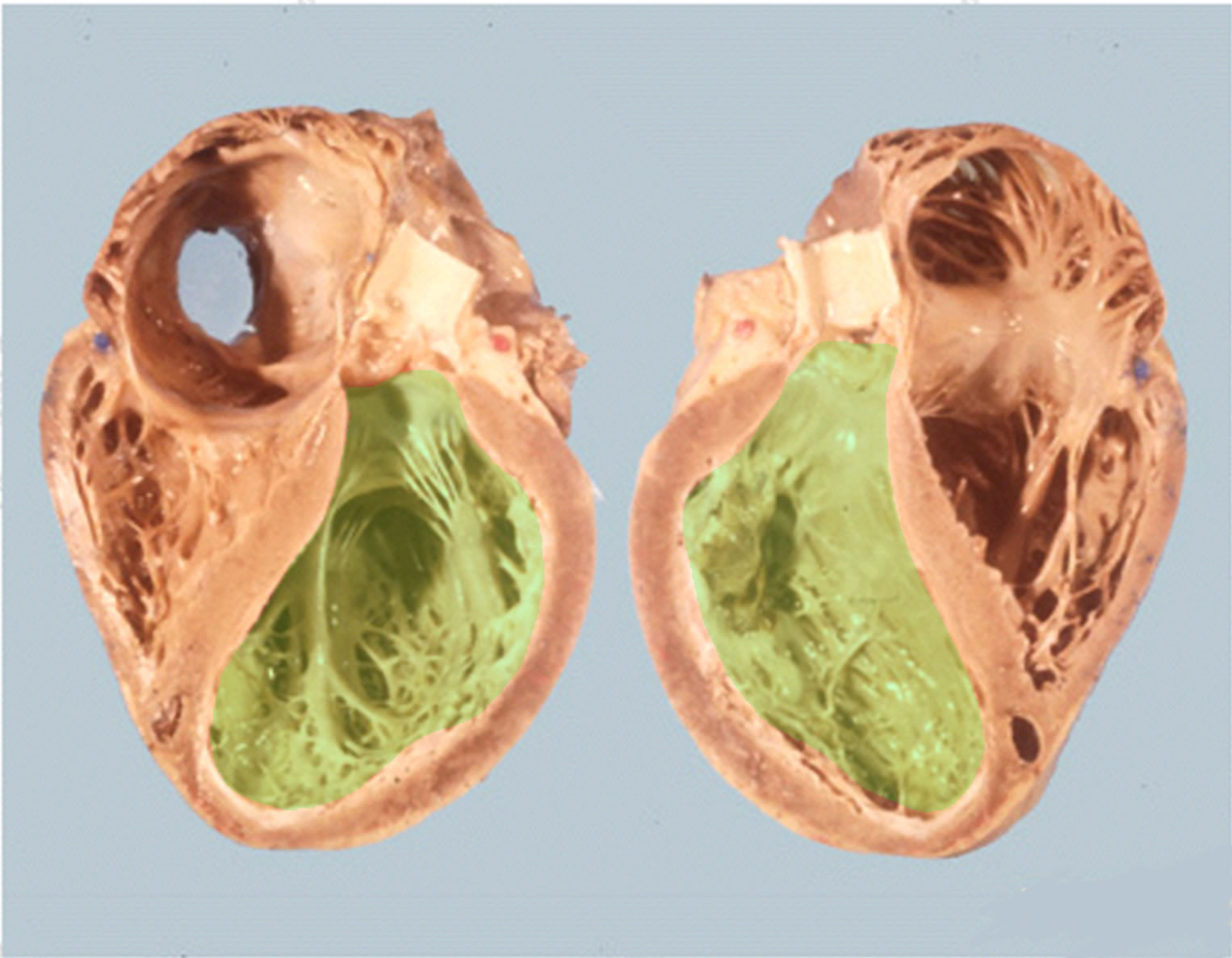 |
| Abb. 1 |
| Vergrößerte linke Herzkammer (grün markiert) |
Bei der DCM wird das Herz größer (Abb. 1) und schwächer.
Dies führt dazu, daß der Herzmuskel müde, dünn und weich wird und den Körper nicht mehr ausreichend mit Blut versorgen kann. Betrifft diese Schwäche den Herzmuskel der linken Hauptkammer kommt zum Blutstau und zur Wasseransammlung in den Lungen (Linksherzschwäche, siehe unter Herzschwäche). Betrifft sie den Herzmuskel der rechten Hauptkammer kommt es zum Blutstau und zur Wasseransammlung in allen anderen Organen und Geweben, am häufigsten jedoch in den Beinen, Knöcheln, in Leber und den Organen des Bauchraumes.
Hypertrophe Cardiomyopathie
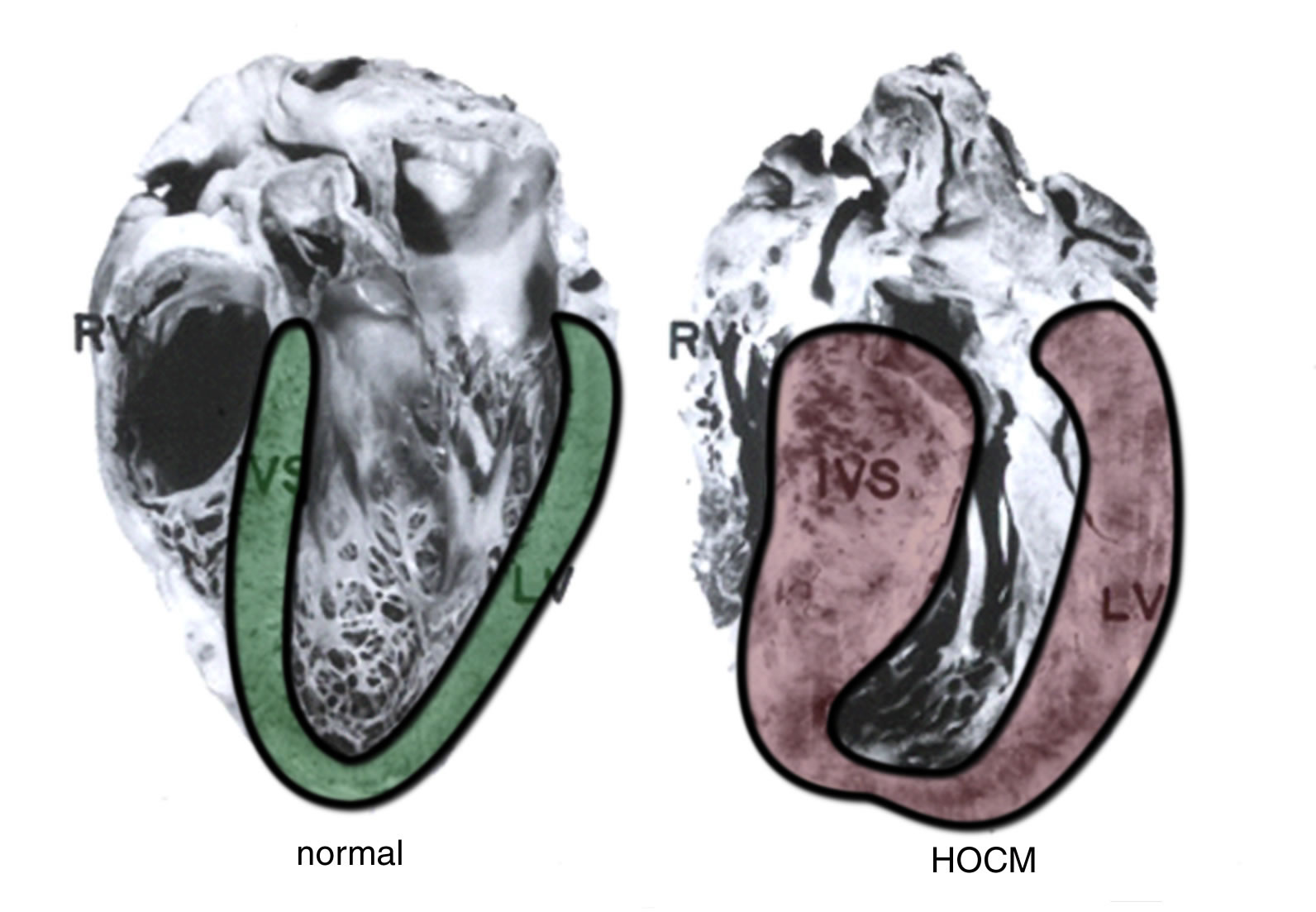 |
| Abb. 2 |
| RV = Rechte Hauptkammer, LV = Links Hauptkammer, IVS = interventrikuläres Septum |
Verdickung der Herzwände (Hypertrophie = Verdickung) (Abb. 2).
Der Herzmuskel kann sich verdicken, weil die Bluthochdruckkrankheit vorliegt oder wenn sich ein Mensch körperlich schwer belastet (z.B. Hochleistungssportler). Bei der hypertrophen Kardiomyopathie verdickt sich der Herzmuskel jedoch ohne vernünftigen Grund.
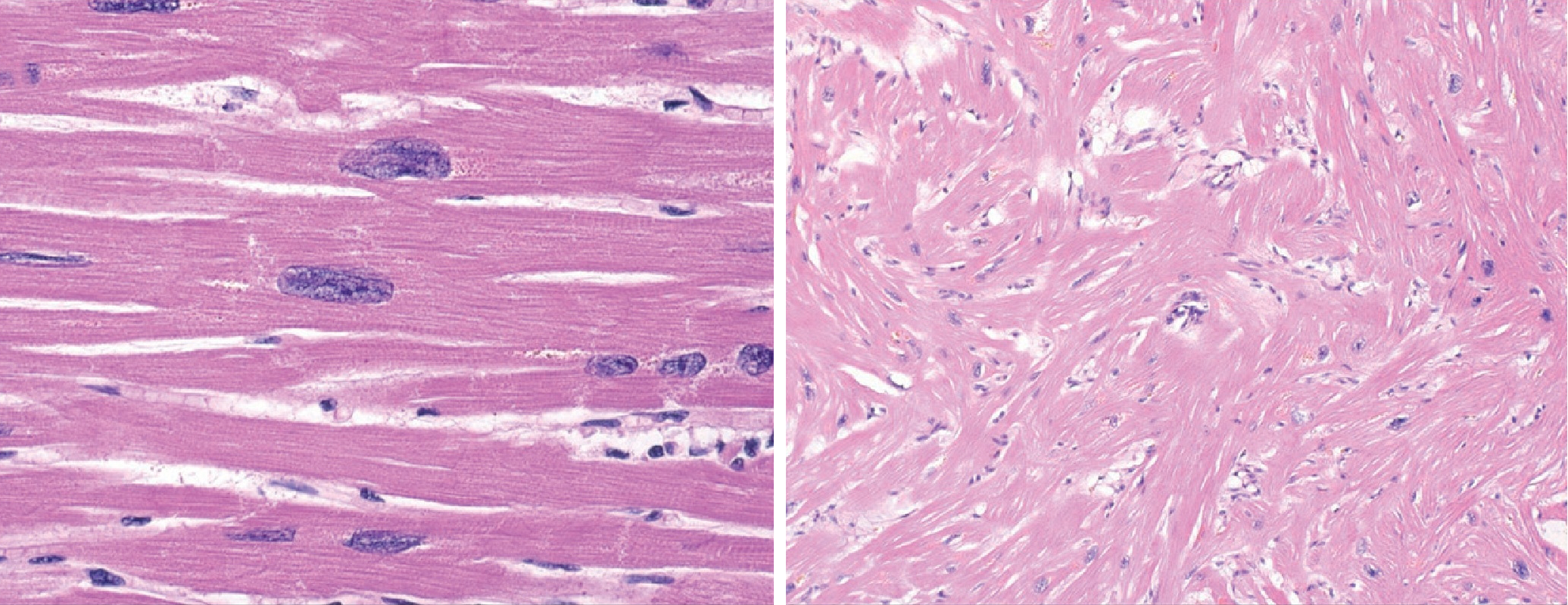 |
| Abb. 3 |
| Mikroskopische Darstellung der Herzmuskelfasern beim gesunden Herzen (links) und bei hypertropher Cardiomyopathie. Am gesunden Herzen verlaufen die einzelnen Fasern mehr oder weniger parallel, bei der Kardiomyopathie in verschiedenen Richtungen |
Die Ursache besteht darin, daß die Herzmuskelfasern „falsch“ angeordnet sind (Abb. 3).
Dadurch ziehen die Fasern in unterschiedliche Richtungen und heben sich in ihrer Wirkung teilweise auf. Die Muskelfasern verdicken sich, um zu versuchen, trotzdem eine „Hauptzugrichtung“ hinzubekommen.
Der Grund für diese falsche Anordnung der Herzmuskelfasern ist nicht bekannt. In vielen Fällen handelt es sich um eine Erbkrankheit, die von Generation zu Generation weitergegeben wird.
Nach neueren Erkenntnissen handelt es sich bei der erblichen Form der hypertrophen Kardiomyopathie um eine Störung derjenigen Erbinformation, die für die Entwicklung der Herzmuskelzellen verantwortlich ist. Durch Veränderungen der Gene kommt es zu Störungen bei der Bildung verschiedener Muskelsubstanzen (z.B. Myosin, Troponin T usw.), die für die Muskelarbeit des Herzens wichtig sind.
Es gibt verschiedene Formen der hypertrophen Kardiomyopathie:
Asymmetrische Septumverdickung
 |
| Abb. 4 |
Hier kommt es zu einer Verdickung, die ganz überwiegend das Kammerseptum, d.h. die Trennwand zwischen rechter und linker Herzkammer betrifft. Dies ist die häufigste Form der hypertrophen Kardiomyopathie (Abb. 4).
Hypertrophe obstruktive Kardiomyopathie (= HOCM)
Hier sind vor allem die oberen Anteile des Septums, die ein Teil der Ausflußbahn der linken Herzhauptkammer (LV) sind, betroffen.
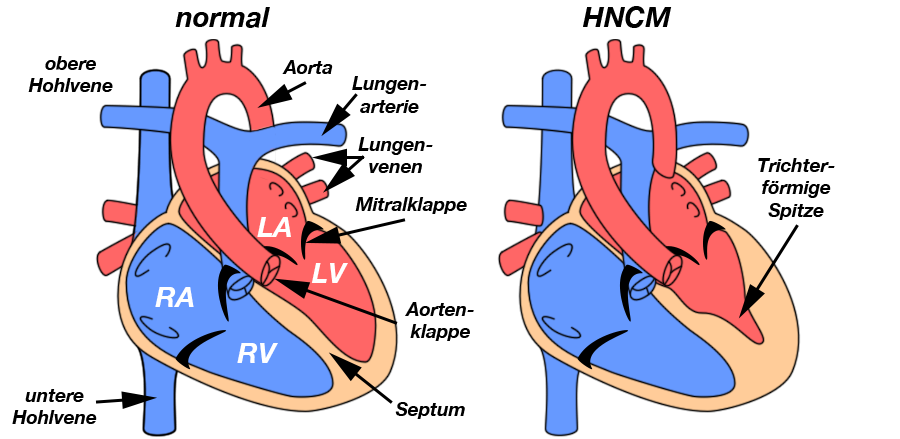 |
| Abb. 5 |
| LA = linker Vorhof, RA = rechter Vorhof, LV = linker Ventrikel, RV = rechter Ventrikel |
Durch die Verdickung des Herzmuskels (Muskelwulst) an dieser Stelle kommt es zu einer Einengung (= Obstruktion) der Ausflußbahn des Herzens, so daß das Blut beim Verlassen der Herzkammer behindert wird (siehe Abb. 5).
Durch physikalische Strömungseffekte kommt es in diesen Fällen oft zu einer Bewegungsstörung eines Segels der benachbarten Mitralklappe, die das Septum berührt.
Die Berührung des Mitralsegels und des Septums führt zu einer zusätzlichen Einengung der Ausflußbahn der linken Herzkammer.
Gleichzeitig entsteht durch die Bewegungsstörung des Mitralsegels („SAM“ = Systolic anterior movement = systolische Vorwärtsbewegung) oft auch eine Undichtigkeit der Mitralklappe. Diese Undichtigkeit und die Einengung der Ausflußbahn verursachen ein Herzgeräusch.
Hypertrophe nicht obstruktive Kardiomyopathie (= HNCM)
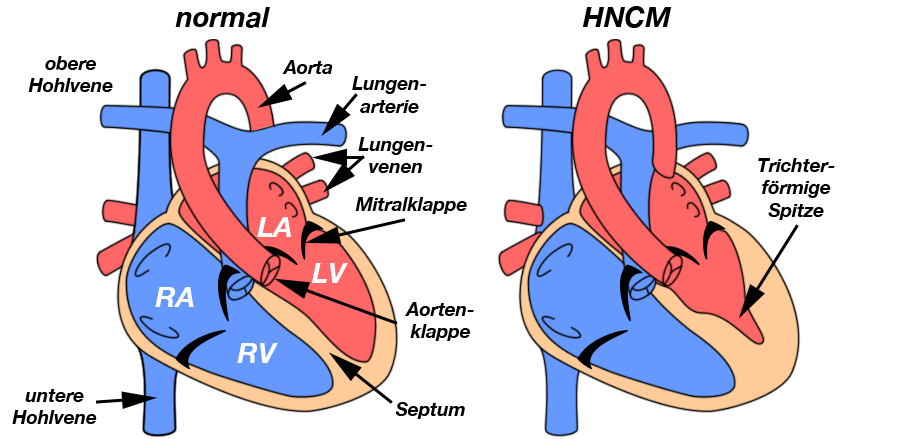 |
| Abb. 6 |
Hier kommt es zu einer Verdickung der Wände in der Gegend der Spitze der linken Herzhauptkammer (LV), sodaß deren Innenraum im Bereich der Spitze trichterförmig verändert wird (Abb. 6).
Sonderbarerweise ist dies die häufigste Form der hypertrophen Kardiomyopathie in Japan. Bei der HNCM ist ebenso wie bei der asymmetrischen Septumhypertrophie kein Herzgeräusch zu hören.
Krankheitserscheinungen
Dilatative Cardiomyopathie
Die Symptome der DCM können sich langsam oder schnell entwickeln.
In den verschiedenen Stadien der Erkrankung gibt es unterschiedliche Symptome.
Luftnot
Häufigstes Symptom, wenn sich Wasser in den Lungen ansammelt.
Einige Menschen bemerken Luftnot nur unter körperlichen Belastungen, andere schon in körperlicher Ruhe. Im letzten Fall liegt meistens eine schon schwerere Erkrankungsform vor.
Wasseransammlungen in den Knöcheln und Unterschenkeln
Häufiges Symptom, entsteht durch die Schwäche des Herzens und den Blutstau in den Beinen, weil sich Blut vor dem geschwächten Herzen staut.
Einige Menschen bemerken nur leichte Wasseransammlungen (= Ödeme) am Abend eines Tages, andere haben schon während des ganzen Tages Ödeme.
Letztes zeigt ebenfalls eine oft schon fortgeschrittene Form der Herzerkrankung an. Müdigkeit Infolge der Schwäche des Herzens bekommen die Muskeln des Körpers zuwenig Blut und Sauerstoff, insbesondere bei körperlichen Belastungen. Dies verursacht eine Müdigkeit des ganzen Körpers, wobei „Müdigkeit“ aber ein sehr allgemein gehaltener Begriff ist, der für die Erkrankung nicht typisch, d.i. spezifisch ist.
Herzklopfen oder Ohnmachtsanfälle
Gefühl des Herzklopfens, das meistens in der Brust oder der Magengegend verspürt wird.
Manchmal spürt man es auch im Hals oder Kopf. Herzklopfen kann durch Herzrhythmusstörungen verursacht werden, bei denen das Herz zu langsam oder zu schnell schlägt.
Oft wird solches Herzklopfen nicht durch Unregelmäßigkeiten des Herzschlages, sondern nur durch Angstgefühle verursacht.
Wenn eine Herzrhythmusstörung dazu führt, daß zuwenig Blut gepumpt wird kann es zu Schwindel oder sogar Ohnmachtsanfällen (= Synkope) kommen.
Brustschmerzen (Angina pectoris)
Manche Menschen mit DCM verspüren Brustschmerzen bei Belastungen oder in Ruhe.
Diese Schmerzen sind nicht durch eine Verengung der Herzkranzarterien (siehe: Koronare Herzkrankheit) bedingt, man kann sie aber vom Charakter des Schmerzes oft nicht davon unterscheiden.
Hypertrophe Cardiomyopathie
Es gibt keine Beschwerden, die für die hypertrophe Kardiomyopathie typisch wären.
Warum im Verlauf der Krankheit manchmal Symptome auftreten und manchmal nicht ist nicht genau bekannt. Zu solchen Symptomen können gehören:
Luftnot
Oft handelt es sich nur um eine leichte Luftnot, die bei stärkeren körperlichen Belastungen auftritt.
Manche Menschen haben aber auch Luftnot schon bei leichten Belastungen oder bereits in körperlicher Ruhe.
Brustschmerzen
Häufiges Symptom, das ebenso wie die Angina pectoris bei koronarer Herzkrankheit eher unter Belastung als in Ruhe auftritt.
Die Herzkranzgefäße sind bei der hypertrophen Kardiomyopathie gesund und man geht davon aus, daß es sich um einen Sauerstoffmangelzustand des Herzmuskels handelt, der dadurch entsteht, daß der extrem verdickte Herzmuskel durch die normal dicken Herzkranzarterien nicht genügend Sauerstoff erhält.
Herzklopfen
Viele Menschen mit hypertropher Kardiomyopathie verspüren die Schläge des verdickten Herzens hart und empfinden zusätzlich Stolperschläge.
Schwindel und Ohnmachtsanfälle
Diese Symptome können während oder nach (besonders gefährlich) starken körperlichen Anstrengungen auftreten.
Der Grund für diese Beschwerden ist nicht immer klar. Es kann sich um Herzrhythmusstörungen oder um das plötzliche Absinken des Blutdruckes handeln.
Untersuchungsmethoden
Dilatative Cardiomyopathie (DCM)
Körperliche Untersuchung
Bei den meisten Patienten ergibt die körperliche Untersuchung keine oder nur minimale Auffälligkeiten.
Dies ändert sich aber dann, wenn die Herzschwäche weit fortgeschritten ist und bei den Betroffenen die Zeichen einer Herzschwäche auftreten (z.B. Wasseransammlung in den Beinen, Blutstauung in Lungen und Leber).
Elektrokardiogramm
(siehe auch Informationen über das „EKG“)
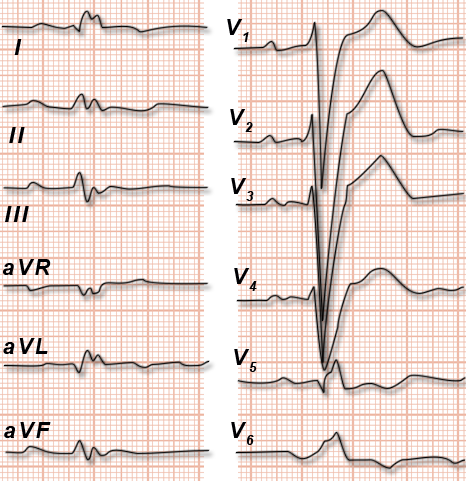 |
| Abb. 7 |
Das EKG (Abb. 7) kann Zeichen der Schädigung des Herzmuskels, jedoch ...