Vorhofflimmern
(auch als ausdruckbare Broschüre, als PDF zur Ansicht auf dem Bildschirm Ihres Computers, padBook, kindle-Version und phoneBook erhältlich)
Definition
Man bezeichnet mit Vorhofflimmern einen schnellen, unregelmäßigen Herzschlag. Die Unregelmäßigkeit des Herzschlages ("Arrhythmie" genannt) entsteht infolge gestörter elektrischer Impulse des Herzens. Diese Unregelmäßigkeit des Herzschlages kann dauernd bestehen oder sie kann kommen und gehen.
Einleitung
Die Arbeitsweise des Herzens
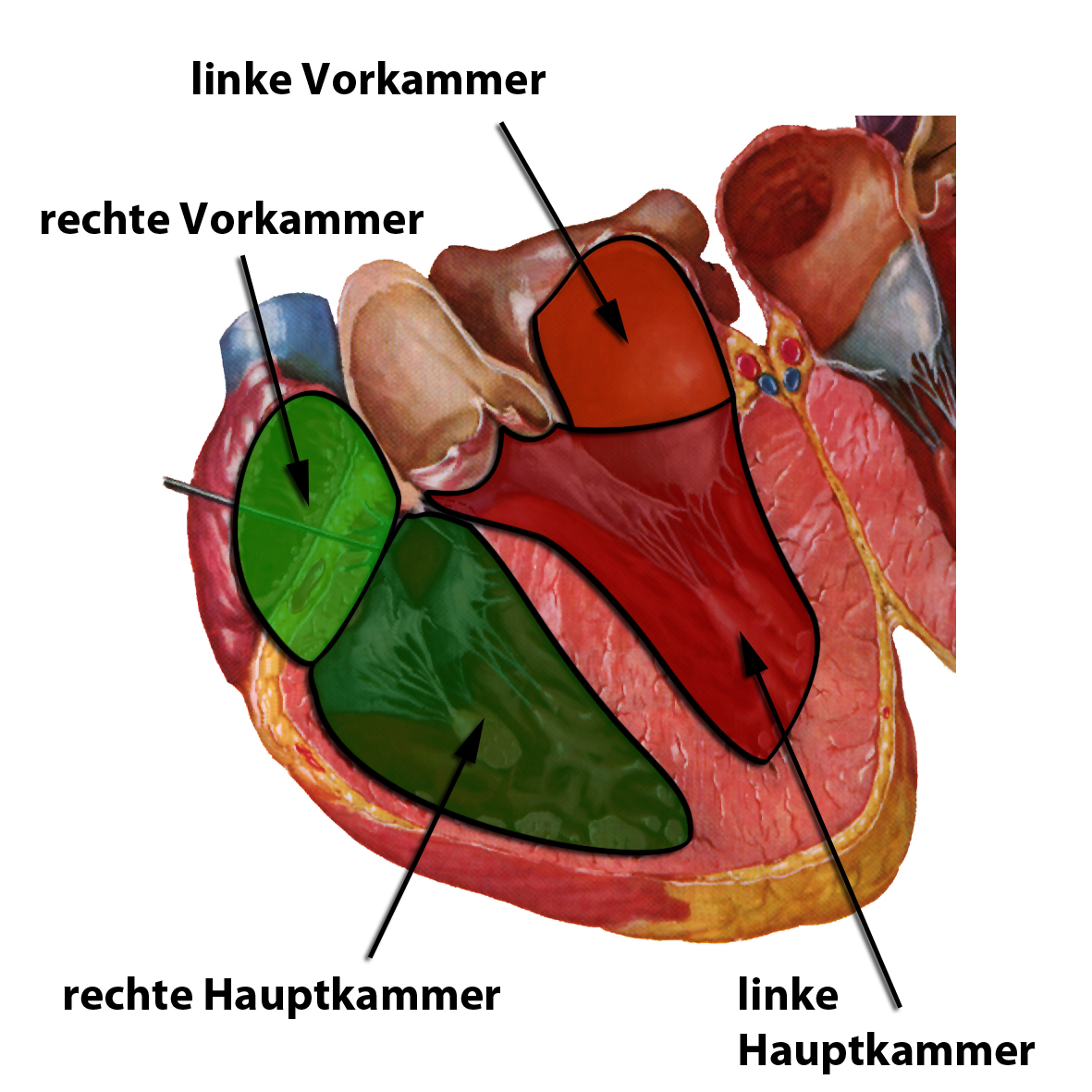
Das Herz ist ein großer, hohler Muskel, dessen Aufgabe es ist, Blut durch den Körper zu pumpen. Dazu besitzt es 2 Haupt- und 2 Vorkammern (Abb. 1), deren Wände aus Millionen Muskelzellen bestehen.
 Wenn diese Muskelzellen einzeln und nur für sich arbeiten, entsteht Chaos. Damit die Muskelzellen zu einer geordneten Zuckung des Herzens führen können muß ihre Arbeit organisiert werden. Das Ganze funktioniert so ähnlich wie beim Tauziehen:
Wenn diese Muskelzellen einzeln und nur für sich arbeiten, entsteht Chaos. Damit die Muskelzellen zu einer geordneten Zuckung des Herzens führen können muß ihre Arbeit organisiert werden. Das Ganze funktioniert so ähnlich wie beim Tauziehen:
Wenn jeder am Tauende zieht wie er Lust und Kraft hat passiert in der Regel nichts; erst wenn ein Organisator der Mannschaft Kommandos gibt ("Hau-Ruck") und alle zur gleichen Zeit ziehen bewegt sich das Seil.
Auch die Herzmuskelzellen haben einen Organisator und der ist das "elektrische System". Dieses System sorgt dafür, daß sich jede Herzmuskelzelle nur zu einem bestimmten Zeitpunkt zusammenzieht. Und erst durch diese organisierte Aktion wird es möglich, daß Millionen kleine und sehr schwache Muskelzellen einen kräftigen Herzschlag herstellen können.
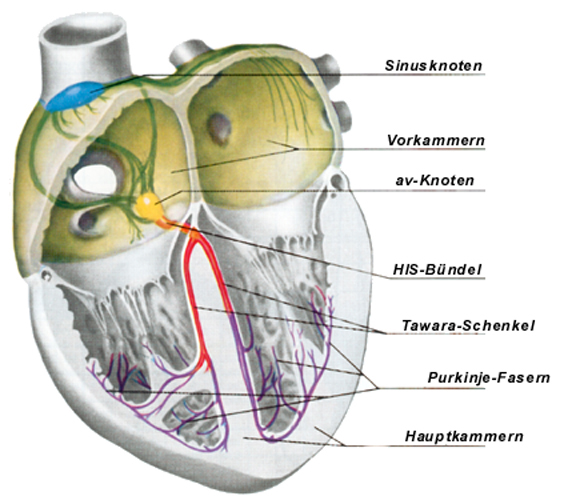
Das elektrische System des Herzens (Abb. links) besteht zunächst aus einem "Schrittmacher-Knötchen". Hier im sog. "Sinusknoten" werden in bestimmten Abständen elektrische Impulse gebildet, die sich über wenige elektrische Leitungsbahnen, die wie elektrische Kabel funktionieren, über das ganze Herz ausbreiten. Zuerst werden die Herzmuskelzellen der beiden Vorkammern erreicht und zu einer Zuckung angeregt. Danach erreicht der elektrische Impuls den sog. "av-Knoten". Hier wird der Impuls um Bruchteile einer Sekunde aufgehalten, um dann in die Muskulatur der Hauptkammern weiter geleitet zu werden.
Auf diese Weise werden zuerst die beiden Vorkammern aktiv, die Blut durch 2 Herzklappen in die Hauptkammern pumpen. Anschließend werden dann die beiden Hauptkammern zu einer Zuckung angeregt, die das Blut in die Lungen (aus der rechten Hauptkammer) bzw. in den Kreislauf zu den einzelnen Organen wie Gehirn, Leber, Nieren usw. pumpen (aus der linken Hauptkammer) (siehe Film links).
Durch diese Arbeitsweise wird zunächst das sauerstoffarme Blut aus der rechten Vor- in die rechte Hauptkammer und von dort aus in die Lungen gepumpt (siehe Film). Hier wird er mit frischem Sauerstoff beladen und fließt in die linke Vorkammer zurück. Von dort aus wird es in die linke Hauptkammer und aus dieser Hauptkammer in den Körper gepumpt, wo alle Organe mit sauerstoffreichem Blut versorgt werden.
Das elektrische Leitungssystem
Ein normaler Herzschlag (Film links) beginnt mit der Entstehung eines elektrischen Impulses im Sinusknoten, der am Dach der rechten Vorkammer gelegen ist. Von diesem natürlichen Schrittmacher aus breitet sich der Impuls durch die Wände der Vorkammern aus, wobei er jede Muskelzelle, die er erreicht, zu einer Zuckung anregt. Auf diese Weise entsteht eine Zuckungswelle, die die Vorkammern von oben nach unten durchläuft und die Vorkammern ziehen sich zusammen.
Am Boden der Vorkammern erreicht der Impuls den sog. av-Knoten. Er wird av-Knoten genannt, weil er sich zwischen den Vorkammern (Atrium = Vorkammer) und den Hauptkammern (Ventrikel = Hauptkammer) befindet. Hier wird der Impuls um Bruchteile einer Sekunde aufgehalten, um dem Blut die Gelegenheit zu geben, aus der Vor- in die Hauptkammer zu fließen.
Aus dem av-Knoten schließlich wird der Impuls über bestimmte elektrische Leitungsbahnen durch den Herzmuskel geleitet. Auch hier breitet er sich von oben nach unten aus und regt jede Herzmuskelzelle, die er unterwegs erreicht, zu einer Zuckung an. Die Folge ist, daß sich nun nach den Vor- auch die Hauptkammern zusammenziehen und das Blut aus dem Herzen in die Hauptschlagader des Körpers (Aorta) bzw. in die Lungenschlagader gepumpt wird.
Bei einem Menschen mit normalem Herzschlag läuft dieser Vorgang etwa 60 – 100mal in jeder Minute ab und daher haben gesunde Menschen eine Pulsfrequenz von 60 – 100 pro Minute.
Schlägt das Herz weniger als 60mal in der Minute spricht man von Herzverlangsamung (= Bradykardie), schlägt es schneller als 100mal in der Minute liegt eine Herzbeschleunigung (= Tachykardie) vor.
Was ist Vorhofflimmern und wie entsteht es?
Beim Vorhofflimmern liegt ein elektrischer Defekt bei der Impulsentstehung im Sinusknoten vor. Man könnte es sehr vereinfacht folgendermaßen beschreiben:
Vorstellung 1:
Der Sinusknoten ist eine Zusammenschluß zahlreicher impulsbildender Zellen, die untereinander verbunden sind und nur ordentlich arbeiten können, wenn diese Verbindungen untereinander funktionieren. Werden diese Verbindungen wodurch auch immer unterbrochen kann der Sinusknoten nicht mehr arbeiten und damit keine regelmäßigen Impulse mehr produzieren.
Wenn keine Impulse gebildet werden, die das Herz zum Schlagen anregen würde das bedeuten, daß das Herz stehen bleibt und der Mensch stürbe. Damit dies nicht geschieht hat es die Natur eingerichtet, daß es "Reserve-Schrittmacher" gibt. Diese liegen in der Wand der Vorkammern und ebenso der Hauptkammern. Dabei handelt es sich nicht, wie beim Sinusknoten, um eine einzige Struktur (sozusagen das "Reserve-Schrittmacherknötchen"), sondern es sind viele Tausend und vielleicht sogar Millionen von Ersatzzellen. Normalerweise arbeiten diese Reserve-Schrittmacher nicht, denn sie werden nicht benötigt. Wenn der Sinusknoten aber ausfällt werden sie aktiv. Und dann beginnen die vielen Ersatz-Schrittmacher der Vorhöfe mit der Bildung elektrischer Impulse. Die zahlreichen Ersatz-Impulse entstehen teilweise gleichzeitig und breiten sich chaotisch in den Wänden der Vorkammern aus.
Vorstellung 2:
An bestimmten Stellen der Vorkammern befinden sich elektrische Störenfriede. Sehr häufig befinden sich diese "Störenfriede" an den Einmündungen der Lungenvenen in die Vorkammern. Normalerweise sind diese Störenfriede ruhig und inaktiv. Unter bestimmten Umständen werden sie aber aktiv und senden plötzlich schnelle elektrische Störimpulse aus. Diese treffen dann auf die ordentlichen Impulse und auf den Sinusknoten. Hier stören sie das komplizierte Miteinander der normalen elektrischen Aktivität und diese fällt komplett aus. Anstelle der Sinusknoten-Impulse rasen nun die elektrischen Störimpulse durch die Vorkammern und regen deren Muskelzellen zu Zuckungen an. Auch bei dieser Entstehung des Vorhofflimmern erregt nicht nur ein einzelner elektrischer Impuls die Vorkammern, sondern viele gleichzeitig, was ebenfalls zur Folge hat, daß die Muskelzellen der Vorkammern chaotisch zucken.
Die Folge dieses elektrischen Chaos (Film links) in den Vorkammern ist, daß diese sich nicht mehr koordiniert zusammen ziehen, sondern daß jede Herzmuskelzelle ohne Rücksicht auf ihren Nachbarn vor sich hin arbeitet. Die Vorkammern arbeiten nun nicht mehr organisiert und regelmäßig, sondern unregelmäßig, chaotisch und sehr schnell. Arbeiten die Vorkammern im normalen Rhythmus mit einer Geschwindigkeit von 60 – 100/Minute, so arbeiten sie im Vorhofflimmern mit Geschwindigkeiten von 400 – 600 Schlägen pro Minute. Bei dieser Geschwindigkeit können sich die Vorkammern aus mechanischen Gründen nicht mehr richtig zusammen ziehen und Blut pumpen, d.h. sie bleiben stehen.
Wie Sie eingangs schon gelesen haben erreichen die elektrischen Impulse, wenn sie die Vorkammern durchwandert haben den av-Knoten. Dieses Verhalten betrifft natürlich nicht nur die normalen Herzschläge, sondern auch die vielen schnellen Vorkammer-Impulse des Vorhofflimmerns. Würde nun jeder einzelne diese extrem schnellen Vorhofimpulse auf die Herzkammern übergeleitet werden würden auch die Hauptkammern extrem schnell und chaotisch schlagen. Und ebenso wie die Vorkammern würden nun auch die Hauptkammern nicht mehr richtig arbeiten und pumpen können und stehen bleiben. Eine solche extrem hohe Schlaggeschwindigkeit und chaotische Arbeitsweise der Hauptkammern wäre ebenso tödlich für den Menschen wie der Stillstand des Sinusknoten, wie ich ihn oben unter der 1. Vorstellung der Entstehung von Vorhofflimmern beschrieben habe. Es wäre also auf diese Weise nichts gewonnen, es wäre nur 1 Todesursache gegen eine andere ausgetauscht worden.
Das muß sich wohl auch der Konstrukteur des Herzens gedacht haben und daher hat er den av-Knoten mit einer Filterfunktion ausgestattet. Diese Filterfunktion bewirkt, daß nicht jeder elektrische Impuls aus den Vorkammern auf die Herzkammern übergeleitet wird. Vielmehr ist der av-Knoten so gebaut, daß er nur Impulse mit einer maximalen Geschwindigkeit von 110 – 200/Minute "durchläßt", die anderen Impulse versickern im av-Knoten.
Die Folge ist, daß die Hauptkammern also wesentlich langsamer als die Vorkammern arbeiten. Schlagen die Vorkammern also noch mit einer Geschwindigkeit von 400 – 600/min arbeiten die Hauptkammern mit Geschwindigkeiten von 110 – 200/Minute. Das ist zwar noch immer schneller als im Normalfall (60 – 100/min), erlaubt es aber den Hauptkammern noch immer, Blut zu pumpen und den Körper ausreichend mit Blut zu versorgen.
Die Überleitung der elektrischen Impulse aus den Vor- in die Hauptkammern erfolgt nicht regelmäßig wie beim normalen Herzschlag, sondern unregelmäßig: 1 Impuls erreicht den av-Knoten und wird in die Hauptkammern durchgelassen. Erst nach einer bestimmten Zeit wird der av-Knoten wieder für den nächsten Impuls durchlässig und läßt diesen in die Hauptkammer passieren. Die in der Zwischenzeit auftreffenden Impulse werden abgefangen. Weil die Vorhofimpulse unregelmäßig entstehen und daher auch unregelmäßig auf den av-Knoten auftreffen werden sie auch unregelmäßig in die Hauptkammern übergeleitet. Dies hat zur Folge, daß auch die Hauptkammern unregelmäßig arbeiten.
Der Mensch kann die mechanische Tätigkeit der Vorkammern normalerweise nicht verspüren. Was man als "Herzschlag" oder "Herzklopfen" empfindet ist die Tätigkeit der Hauptkammern. Wenn diese nun unregelmäßig schlagen verspüren die betroffenen Menschen die Unregelmäßigkeit des Schlages der Hauptkammern, nicht die Unregelmäßigkeiten der Vorkammern.
Also, was haben Sie bislang gelernt?
- Normalerweise schlägt das Herz regelmäßig im Takt des Sinusknotens. Dabei schlagen sowohl die Vor- als auch die Hauptkammern mit einer Geschwindigkeit von 60 – 100/min.
- Beim Vorhofflimmern arbeitet der Sinusknoten nicht mehr. Vielmehr entstehen in den Wänden der Vorkammern viele Impulse gleichzeitig.
- Diese vielen gleichzeitigen Impulse führen zu einer extrem schnellen elektrischen Aktivität der Vorkammern (400 – 600/min).
- Aufgrund dieser Geschwindigkeit können die Vorkammern nicht mehr arbeiten und bleiben daher mechanisch stehen. Das Blut der Vorkammern wird nicht mehr aktiv in die Hauptkammern gepumpt, sondern fließt einfach durch.
- Im av-Knoten werden die meisten dieser extrem schnellen Vorhofimpulse abgefangen. Nur etwa 110 – 200 Impulse werden pro Minute auf die Kammern übergeleitet.
- Diese Überleitung erfolgt unregelmäßig, sodaß beim Vorhofflimmern nicht nur die Vor- sondern auch die Hauptkammern unregelmäßig arbeiten.
Sie werden an dieser Stelle vielleicht 2 Fragen haben:
- Warum heißt das Vorhofflimmern "Vorhofflimmern"?
Wenn ein Chirurg das Herz betrachtet dann kann er normalerweise die Pumpschläge der Vor- und Hauptkammern gut erkennen. Beim Kammerflimmern, das er einleiten muß, um das Herz still zu stellen und um seine Operation machen zu können haben sie beobachtet, daß sich die Oberfläche des Herzens ganz fein bewegt (so als ob es zittern würde), weil jede einzelne winzige Muskelfaser zuckt. Das haben die Chirurgen als "Kammerflimmern" bezeichnet.
Das Vorhofflimmern kann man auch als Chirurg nicht so gut an Zitterbewegungen der Vorkammern erkennen, denn dazu sind die Muskelzellen der Vorkammern zu schwach. Trotzdem hat man diese Rhythmusstörung so bezeichnet, weil man es auch hier mit den Zuckungsbewegungen der einzelnen Muskelfasern zu tun hat.
- Schwächt das mechanische Stehenbleiben der Vorkammern nicht das Herz?
Die Hauptarbeit des Herzens müssen die Hauptkammern vollbringen, denn sie müssen das Blut in den Kreislauf pumpen. Wenn sich die Eingangsklappen der Hauptkammern öffnen strömt normalerweise 95% des Blutes aus den Vorkammern von alleine in die Herzkammern. Nur 5% werden durch die Pumpfunktion der Vorkammern nachgeschoben. Beim Vorhofflimmern arbeiten die Vorkammern nicht mehr und können diese 5% auch nicht nachschieben. Das ist nicht viel und ein Mensch wird diese verminderte Füllung in körperlicher Ruhe kaum bemerken.
Unter körperlicher Belastung sieht das allerdings anders aus, denn nun fließen vielleicht nur 75% des Blutes von alleine aus den Vor- in die Hauptkammern und die Vorhöfe müssen 25% nachschieben. Einen Verlust dieser 25% wird der Betroffene bemerken und zwar unter Belastung. In Ruhe werden Menschen mit Vorhofflimmern also allenfalls durch die Unregelmäßigkeit des Herzschlages belästigt (siehe später unter "Symptome"), unter Belastung bemerken sie allerdings die verminderte Füllung des Herzens an einer nachlassenden Leistungsfähigkeit.
Die verschiedenen Formen des Vorhofflimmerns
Vorhofflimmern kann in verschiedenen Formen auftreten:
- Paroxysmales (= vorübergehendes) Vorhofflimmern: Hier springt der Herzschlag plötzlich von normalem Sinusrhythmus in Vorhofflimmern um. Ebenso plötzlich wie das Vorhofflimmern aufgetreten ist endet es auch wieder. Die Phasen mit Vorhofflimmern können Sekunden oder Monate dauern.
- Persistierendes Vorhofflimmern: Auch hier tritt das Vorhofflimmern plötzlich auf, aber im Gegensatz zum intermittierenden Vorhofflimmern endet es nicht mehr von alleine. Die Rhythmusstörung muß hier vielmehr medikamentös oder mit elektrischen Behandlungen beendet werden.
- Chronisches Vorhofflimmern: Hier schlägt das Herz andauern (= permanent) im Rhythmus des Vorhofflimmerns. Eine Beseitigung der Rhythmusstörung ist entweder nicht möglich oder aus verschiedenen Gründen nicht sinnvoll (siehe unter "Behandlung").
Häufigkeit
Vorhofflimmern ist eine der häufigsten Herzrhythmusstörungen überhaupt. Es betrifft 1% der gesamten Bevölkerung, meistens Menschen, die älter als 50 Jahre sind. Das heißt, daß in Deutschland ungefähr 800.00 Menschen Vorhofflimmern haben.
Mit zunehmendem Alter tritt Vorhofflimmern häufiger auf. Etwa 5% aller Menschen, die älter als 80 Jahre sind haben Vorhofflimmern.
Gefahren
Bei den meisten Menschen verursacht Vorhofflimmern zwar Symptome und Beschwerden, richtet aber ...
Ende der Leseprobe
Lesen Sie in den Broschüren (ausdruckbare Broschüre, PDF) und den eBooks (pad-Book, phoneBook, Kindle) mehr über:
- Gefahren
- Ursachen
- Symptome
- Wann sollte man einen Arzt aufsuchen?
- Untersuchungen
- Behandlungen
- Was ist eine Ablation?
- Probleme bei der Behandlung
- Wie kann man Vorhofflimmern vorbeugen?